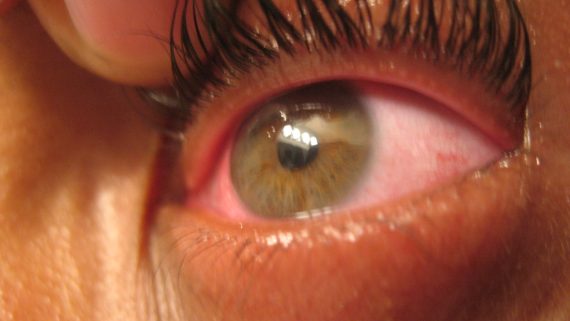
La cornea è un tessuto avascolare, una sottile membrana trasparente situata nella parte più esterna del globo oculare, davanti alla pupilla. Questa membrana è deputata alla rifrazione e alla trasmissione della luce. Quando la cornea viene colpita da malattie congenite, traumi o infezioni, può perdere la sua trasparenza con conseguente riduzione della funzione visiva anche fino alla cecità completa. In questi casi è spesso possibile intervenire microchirurgicamente per sostituire una porzione di cornea malata con una sana prelevata da un donatore.
Ci sono molte condizioni che possono provocare una grave compromissione della curvatura o della trasparenza della cornea. Spesso chi ne è affetto è giovane e nel pieno della propria attività scolastica o lavorativa. Purtroppo spesso non esistono dei trattamenti medici in grado di ripristinare delle buone condizioni corneali, e di permettere una soddisfacente qualità visiva, e l’unica soluzione possibile è l’esecuzione di un trapianto corneale. La parte centrale della cornea opaca viene sostituita con un lembo trasparente proveniente da un donatore. L’assenza di vasi sanguigni sul tessuto da trapiantare riduce molto i problemi di compatibilità, di rigetto, ed il rischio di trasmissione di infezioni da parte del donatore.
Le cornee generalmente vengono raccolte, selezionate, certificate, e messe a disposizione dei chirurghi, da parte delle “banche degli occhi”. Questo consente di disporre di tessuti di qualità garantita, di poter fronteggiare le emergenze, e di rendere “programmabili” gli interventi.
L’aspetto postoperatorio di un trapianto di cornea con la sutura in sede.
Il trapianto di cornea, definito tecnicamente cheratoplastica penetrante (PK), è una procedura di innesto sulla superficie dell’occhio di tessuto corneale sano in sostituzione di quello danneggiato. A seconda della gravità del danneggiamento della cornea, il trapianto può essere “a tutto spessore” (cheratoplastica perforante), “lamellare” (si trapianta solo la lamella più superficiale) o “endoteliale”(si sostituisce solo l’endotelio corneale ovvero lo strato corneale più interno che non si rigenera). L’intera procedura è fatta sotto un microscopio: attraverso uno strumento con taglierina, si rimuove il centro della cornea malata; un tessuto della stessa misura viene tagliato dalla cornea del donatore e cucito al posto di quello danneggiato con suture di nylon. Dopo la procedura una benda e una protezione vengono applicate a protezione dell’occhio.
Nella maggior parte dei casi in cui viene eseguito il trapianto di cornea (cheratocono, cheratopatia bollosa, distrofie ereditarie), il rischio di rigetto è molto basso.
Anche nei casi in cui si verifica, la terapia farmacologica generalmente risulta efficace.
Il rischio di rigetto raggiunge il livello massimo dopo circa 1 mese, e si riduce progressivamente entro il primo anno. Nei casi in cui il rigetto abbia provocato un’opacizzazione della cornea trapiantata, è possibile ripetere l’intervento.
La sutura può essere lasciata in sede anche per diversi anni se non genera problemi. La rimozione della sutura viene eseguita ambulatorialmente, non è dolorosa, e richiede la semplice somministrazione di un collirio anestetico.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutti gli esami per la patologia corneale e della sostituzione della cornea stessa. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
L’Urcera di Mooren è una condizione rara ma grave probabilmente dovuta ad una risposta autoimmune alle antigeni stromali corneali. In base alle caratteristiche cliniche, ai reperti fluorangiografici e alla risposta al trattamento sono stati riconosciuti 3 diversi tipi di patologie. 1) Ulcerazione Monolaterale che colpisce principalmente pazienti anziani di razza bianca di solito di sesso femminile e i segni sono dati da un ulcera progressiva accompagnata da forte dolore e associata obbliterazione del plesso vascolare superficiale Juxtalimbare. Il trattamento è difficile a causa della scarsa risposta all’immunoterapia sia topica sia sistemica anche risultati del trapianto di cornea non sono soddisfacenti con recidive corneal recidiva dell’ulcerazione del lembo. 2) Poi abbiamo l’Ulcerazione aggressiva bilaterale e si presenta per lo più nei pazienti giovani di sesso maschile di origine Indiana. Essa è meno dolorosa rispetto al tipo monolaterale ed è data da ulcerazione progressiva della circonferenza con diffusione centripeta tardiva. L’angiografia con fluoresceina mostrano la neo vascolarizzazione con infiltrazione che si estende alla base dell’ulcera. Il trattamento si avvale dell’utilizzo di Metilprednisolone per via endovenosa eseguiti da steroidi topici sistemici o agenti citotossici. Inoltre può anche essere utilizzata la ciclosporina topica o sistemica. 3) Infine abbiamo l’ulcera bilaterale non dolorosa. Colpisce di solito i pazienti di mezza età di origine indiana malnutriti. I segni sono dati da formazione progressiva di un solco periferico fastidioso con una risposta infiammatoria minima che spesso si risolve spontaneamente. Il trattamento prevede il miglioramento della dieta e la risoluzione delle infezioni associate. I segni comuni a tutte le forme di Ulcera di Mooren in ordine di comparsa sono: infiltrazione corneale periferica 2-3 mm dal limbus; Ulcera corneale semilunare caratterizzata dall’estesa erosione al di sopra dell’ infiltrati; diffusione su tutta la circonferenza centrale. Lo stato riparativo è caratterizzato da assottigliamento, vascolarizzazione e cicatrizzazione. E’ possibile la comparsa di cataratta secondaria ma la perforazione è rara e la sclera non è coinvolta.
Lo studio Rapisarda Oculisti da sempre si occupa di patologie come l’Ulcera di Mooren e di risolvere tale patologia nella maggior parte dei casi
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
Essa è una patologia caratterizzata da un’assottigliamento della periferia della cornea non comune idiopatico di natura non infiammatoria. Il 75% circa dei pazienti affetti e di sesso maschile è la condizione solitamente bilaterale sebbene il coinvolgimento possa essere asimmetrico. Si presenta di solito dopo la 4ª decade con lesioni corneali periferiche inizialmente asintomatica. Per quanto riguarda i segni in ordine di comparsa sono dati da: opacità stromali puntate giallo bianche e fini spesso associata ad una lieve vascolarizzazione superficiale. Si diffondono su tutta la circonferenza e sono separate da limbus da una zona trasparente. All’esame superficiale possono ricordare l’Arcus Senilis questa fase è di norma sintomatica e la progressione estremamente lenta. Il progressivo assottigliamento della circonferenza risulta in un solco periferico la cui pendenza esterna degrada dolcemente mente la parte centrale sale bruscamente, il fondo si vascolarizza ma l’epitelio rimane integro. La vista si riduce gradualmente causando un aumento dell’astigmatismo cornale. Alcuni pazienti sviluppano episodi di dolore e infiammazione disabilitanti. Nei casi di lunga durata si può presentare uno pseudo Terigio in posizione diverse meridiane da ore 3 a ore 9. Il trattamento di un astigmatismo significativo si avvale principalmente dell’uso di lenti a contatto gas permeabili nonostante sia possibile eseguire un intervento chirurgico mirato all’escissioni della zona crescente del solco. I risultati per questo intervento non sono ideali e la lente a contatto è assolutamente necessaria per ottenere una migliore acuità visiva.
Lo studio Rapisarda Oculisti da sempre si occupa di problemi come la Degenerazione marginale di Terrien usando terapie che ci permette di risolvere il problema nella maggior parte dei casi.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
La sindrome dell’occhio secco è una patologia che colpisce tra il 5% e il 15% della popolazione (fino al 30% in alcune popolazioni) con una prevalenza correlata all’età e allo stile di vita moderno. Le cause della sindrome da occhio secco sono fondamentalmente due, quella iposecretiva tra cui la più importante è la “sindrome di Sjogren”, e la “non sindrome di Sjogren” e quella da eccesso di evaporazione. Tuttavia una forma non esclude l’altra. I più comuni sintomi di occhio secco sono irritazione, senso di corpo estrano, bruciore, una secrezione muco filamentosa e un’ annebbiamento visivo transitorio. Meno frequenti sono prurito, fotofobia, sensazione di stanchezza e pesantezza oculare. Seguono articoli di approfondimento sul tipo di trattamento da esueguire.
Noi dello studio Rapisarda Oculisti ci occupiamo della sindrome dell’occhio secco e attraverso esami riusciamo a stadiare questo tipo di patologia oculare. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita