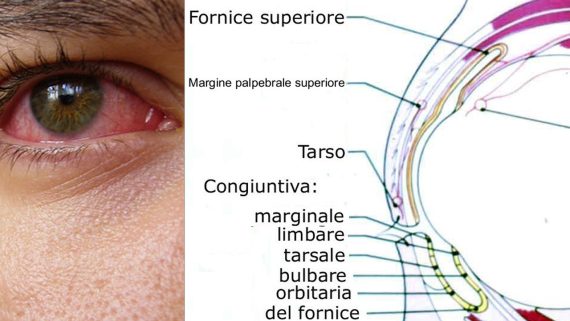
La congiuntivite è un’infiammazione della congiuntiva, la membrana trasparente che ricopre la parte bianca dell’occhio (sclera) e la superficie interna delle palpebre. È una delle malattie oculari più comuni; può manifestarsi in forma acuta o cronica.
Quali sono le cause?
Le cause della congiuntivite possono essere varie, ma le più frequenti sono: infezioni oculari (dovute a batteri, virus, funghi o parassiti), allergie, sostanze chimiche (cosmetici, farmaci, fattori ambientali) e agenti fisici di varia natura (tra cui l’esposizione eccessiva al sole e alle altre radiazioni).
Quali sono i suoi sintomi?
Lacrimazione eccessiva, bruciore, sensazione di avere sabbia negli occhi ovvero (sensazione di corpo estraneo), secrezione (gli occhi tendono ad “appiccicarsi”) e fotofobia.
Quali sono i suoi segni?
Occhi rossi, gonfiore più o meno accentuato della congiuntiva e delle palpebre.
Qual è la terapia?
Varia a seconda del tipo di congiuntivite. Generalmente si ricorre a colliri (terapie topiche) e, più raramente, a medicinali assunti per bocca (per via sistemica). In caso di congiuntivite batterica la terapia è a base di colliri antibiotici; nel caso di congiuntivite allergica si ricorre a colliri antistaminici e cortisonici, che possono essere associati all’utilizzo di lacrime artificiali e agli antistaminici per bocca. È importante, comunque, che il tipo esatto di patologia venga diagnosticato da un oculista.
Come si manifesta la congiuntivite infettiva?
La forma infettiva della congiuntivite può essere accompagnata da lieve febbre, tosse, mal di gola e rigonfiamento delle ghiandole linfatiche (ai lati del collo). È fondamentale l’igiene accurata delle mani; occorre, inoltre, cambiare frequentemente la federa del cuscino ed evitare contatti ravvicinati con altre persone, in modo da non contagiare l’infezione. In ogni caso, bisogna tenere presente che il rischio di trasmetterla è molto elevato (come avviene nel caso del comune raffreddore o dell’influenza).
Che forme esistono di congiuntivite allergica?
Le forme allergiche possono essere di due tipi: stagionali o croniche. Nel primo caso occorre agire preventivamente (prima che l’allergia si presenti) ed è importante recarsi dal proprio oculista, che appronterà una terapia di profilassi per ridurre i sintomi nella fase acuta della malattia; può essere anche opportuno consultare un allergologo, che potrebbe prescrivere una terapia desensibilizzante. Ci sono però forme di congiuntivite allergica i cui sintomi sono localizzati solo nell’occhio, per cui è difficile scoprire l’agente che causa la malattia; in questo caso persino i test allergometrici cutanei potrebbero dare esito negativo, anche se in linea di massima è consigliabile farvi ricorso. Inoltre esistono al giorno d’oggi anche speciali test del sangue (basati su un prelievo) che consentono di sapere a cosa si è allergici (pollini, acari della polvere, ecc.).
Cos’è la congiuntivite attinica?
Si tratta di una forma di congiuntivite provocata dai raggi solari o da altre forme di radiazione. Per evitare di contrarla è, quindi, importante utilizzare occhiali con filtri per i raggi ultravioletti. La congiuntivite attinica è più frequente al mare, sulla neve e dopo l’esposizione a lampade abbronzanti: per questa ragione in tutti questi casi è fondamentale proteggere gli occhi adeguatamente con occhiali scuri a norma di legge e mascherine. In caso di congiuntivite bisogna evitare di andare al mare o in piscina.
Si possono usare le lenti a contatto se si ha una congiuntivite?
In caso di congiuntivite non si devono usare le lenti a contatto, almeno fino a quando non si è guariti completamente. Nel caso in cui si fosse affetti da congiuntivite infettiva, è fondamentale buttare le vecchie lenti nonché il contenitore che si è utilizzato e il liquido di conservazione. Nel caso in cui non lo si facesse, vi sarebbe il fondato rischio di infettarsi nuovamente.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutte le diagnosi e le tarapie citati in questo articolo e attraverso esami riusciamo a studiare questo tipo di patologia oculare. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
L’uveite è un’infiammazione di parte o di tutta la tunica media (vascolare) dell’occhio. Il termine si riferisce, inoltre, all’infiammazione che interessa le altre tuniche (sclera, cornea e retina).
Utile identificare l’uvea come componente della tunica media, la sua funzione è prettamente vascolare; da qui il motivo dei frequenti fenomeni infiammatori che la colpiscono. Le uveiti si distinguono mediante una classificazione anatomica in:
• Uveiti anteriori: sono le più frequenti, la loro eziologia è spesso autoimmunitaria, vi è una forte correlazione con l’HLAB27, un antigene di frequente riscontro in artrite reumatoide, Malattia di Crohn, rettocolite ulcerosa e spondilite anchilosante. A seconda del tratto colpito si distinguono in iriti (iride), cicliti (corpo ciliare), iridocicliti (entrambi) o cheratouveiti. Tra le anteriori -in genere- vanno inserite anche le cosiddette uveiti focali, originate nella maggior parte dei casi da granulomi dentari (altrimenti detti lisi periapicali) che, anche se silenti, ma non curati, possono diffondere in circolo una infezione che si localizza nell’uvea.
Il paziente riferisce dolore, fotofobia, lacrimazione e annebbiamento visivo. All’esame obiettivo mediante lampada a fessura si può osservare iperemia pericheratica congiuntivale per congestione vasale, edema corneale, pigmenti depositati sulla superficie della cornea, fino ad un quadro grave di cheratopatia a bandelletta (opacità orizzontali da lesioni della lamina di Bowman); la camera anteriore risulta ripiena di liquido torbido per la presenza di cellule infiammatorie con effetto Tyndall positivo. L’iride risulta congestionata, con pupilla in miosi, noduli sulla superficie, sinechie (aderenze) pupillari (fino alla completa seclusione pupillo-cristallina), occlusione fibrinosa della pupilla, fino all’atrofia della stessa. Il cristallino presenta sulla membrana cristalloide anteriore dei pigmenti e depositi per rottura delle sinechie, oltre che cataratta secondaria complicata, che determina opacità. Il Corpo vitreo risulta opaco per la flogosi e l’IOP (pressione endooculare) è in ipotono o in ipertono.
• Uveiti posteriori (o coroidite): il paziente riferisce dolore profondo moderato, miodesopsie, morfodesopsie, scotomi, annebbiamento, iperemia pericheratica, fotofobia e lacrimazione. All’esame obiettivo si osserva un’essudazione vitreale, alterazioni corioretiniche e quadro di vasculite retinica.
• Uveiti intermedie: abbastanza enigmatiche, dolore lieve con miodesopsie e annebbiamento visivo. Si verifcano solo alterazioni vitreali, fino a casi gravi di degenerazione maculare.
• Panuveiti
Lo studio Rapisarda Oculisti da sempre si occupa di patologie come l’Uveiti e di risolvere tale patologia nella maggior parte dei casi.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
L’Urcera di Mooren è una condizione rara ma grave probabilmente dovuta ad una risposta autoimmune alle antigeni stromali corneali. In base alle caratteristiche cliniche, ai reperti fluorangiografici e alla risposta al trattamento sono stati riconosciuti 3 diversi tipi di patologie. 1) Ulcerazione Monolaterale che colpisce principalmente pazienti anziani di razza bianca di solito di sesso femminile e i segni sono dati da un ulcera progressiva accompagnata da forte dolore e associata obbliterazione del plesso vascolare superficiale Juxtalimbare. Il trattamento è difficile a causa della scarsa risposta all’immunoterapia sia topica sia sistemica anche risultati del trapianto di cornea non sono soddisfacenti con recidive corneal recidiva dell’ulcerazione del lembo. 2) Poi abbiamo l’Ulcerazione aggressiva bilaterale e si presenta per lo più nei pazienti giovani di sesso maschile di origine Indiana. Essa è meno dolorosa rispetto al tipo monolaterale ed è data da ulcerazione progressiva della circonferenza con diffusione centripeta tardiva. L’angiografia con fluoresceina mostrano la neo vascolarizzazione con infiltrazione che si estende alla base dell’ulcera. Il trattamento si avvale dell’utilizzo di Metilprednisolone per via endovenosa eseguiti da steroidi topici sistemici o agenti citotossici. Inoltre può anche essere utilizzata la ciclosporina topica o sistemica. 3) Infine abbiamo l’ulcera bilaterale non dolorosa. Colpisce di solito i pazienti di mezza età di origine indiana malnutriti. I segni sono dati da formazione progressiva di un solco periferico fastidioso con una risposta infiammatoria minima che spesso si risolve spontaneamente. Il trattamento prevede il miglioramento della dieta e la risoluzione delle infezioni associate. I segni comuni a tutte le forme di Ulcera di Mooren in ordine di comparsa sono: infiltrazione corneale periferica 2-3 mm dal limbus; Ulcera corneale semilunare caratterizzata dall’estesa erosione al di sopra dell’ infiltrati; diffusione su tutta la circonferenza centrale. Lo stato riparativo è caratterizzato da assottigliamento, vascolarizzazione e cicatrizzazione. E’ possibile la comparsa di cataratta secondaria ma la perforazione è rara e la sclera non è coinvolta.
Lo studio Rapisarda Oculisti da sempre si occupa di patologie come l’Ulcera di Mooren e di risolvere tale patologia nella maggior parte dei casi
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
Essa è una patologia caratterizzata da un’assottigliamento della periferia della cornea non comune idiopatico di natura non infiammatoria. Il 75% circa dei pazienti affetti e di sesso maschile è la condizione solitamente bilaterale sebbene il coinvolgimento possa essere asimmetrico. Si presenta di solito dopo la 4ª decade con lesioni corneali periferiche inizialmente asintomatica. Per quanto riguarda i segni in ordine di comparsa sono dati da: opacità stromali puntate giallo bianche e fini spesso associata ad una lieve vascolarizzazione superficiale. Si diffondono su tutta la circonferenza e sono separate da limbus da una zona trasparente. All’esame superficiale possono ricordare l’Arcus Senilis questa fase è di norma sintomatica e la progressione estremamente lenta. Il progressivo assottigliamento della circonferenza risulta in un solco periferico la cui pendenza esterna degrada dolcemente mente la parte centrale sale bruscamente, il fondo si vascolarizza ma l’epitelio rimane integro. La vista si riduce gradualmente causando un aumento dell’astigmatismo cornale. Alcuni pazienti sviluppano episodi di dolore e infiammazione disabilitanti. Nei casi di lunga durata si può presentare uno pseudo Terigio in posizione diverse meridiane da ore 3 a ore 9. Il trattamento di un astigmatismo significativo si avvale principalmente dell’uso di lenti a contatto gas permeabili nonostante sia possibile eseguire un intervento chirurgico mirato all’escissioni della zona crescente del solco. I risultati per questo intervento non sono ideali e la lente a contatto è assolutamente necessaria per ottenere una migliore acuità visiva.
Lo studio Rapisarda Oculisti da sempre si occupa di problemi come la Degenerazione marginale di Terrien usando terapie che ci permette di risolvere il problema nella maggior parte dei casi.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita